Ret. Diabetica
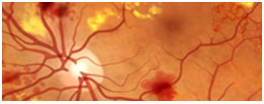
La retinopatía diabética es una complicación ocular de la diabetes, causada por el deterioro de los vasos sanguíneos que irrigan la retina del fondo de ojo. Cuando la sangre o líquido que sale de los vasos lesiona o forma tejidos fibrosos en la retina, la imagen enviada al cerebro se hace borrosa. Los pacientes que han padecido diabetes por largo tiempo corren gran riesgo de desarrollar retinopatía diabética. Alrededor del 60% de los pacientes de 15 años o mas de evolución presentan vasos sanguíneos dañados en los ojos. Solamente un pequeño porcentaje tiene problemas serios de visión y un porcentaje aún menor desarrolla ceguera. A pesar de ello la retinopatía diabética es un causa frecuente de ceguera entre los adultos de Argentina. Se calcula que los pacientes diabéticos tienen 25 veces más probabilidades de ceguera que los no diabéticos. La causa de la retinopatía diabética no se conoce muy bien; sin embargo se sabe que la diabetes debilita los vasos sanguíneos pequenos en varias partes del cuerpo. El embarazo y la presión elevada pueden empeorar esta situación en los pacientes diabéticos.
La mejor protección contra la progresión de la retinopatía diabética es un examen completo de los ojos a cargo del oftalmólogo. Los pacientes diabéticos deben estar al tanto el riesgo de desarrollar trastornos oculares y deben hacerse chequeos periódicos con el médico oftalmólogo.
Tipos
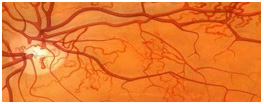
Hay dos tipos de retinopatía diabética.
En una la retinopatía no proliferativa, los vasos sanguíneos localizados dentro de la retina presentan cambios; estos vasos sanguíneos gotean y sufren hemorragias. En estas circunstancias, la retina se hincha y/o se forman depósitos llamados exudados. La retinopatía no proliferativa está considerada como etapa inicial de la retinopatía diabética. Afortunadamente la vista en general no queda seriamente afectada. En algunos pacientes, sin embargo, el líquido exudativo se deposita en la mácula y afecta la visión. El segundo tipo es la retinopatía proliferativa. Este tipo comienza de la misma manera que la no proliferativa pero, además, hay neoformación de vasos sanguineos en la superficie de la retina o del nervio óptico. Estos nuevos vasos sanguíneos, de gran fragilidad, pueden desgarrarse y sangrar dentro del humor vítreo, que es la sustancia transparente y gelatinosa que llena el centro del globo ocular. Si la sangre vuelve opaco el humor vítreo que generalmente es transparente, se bloquea la luz que pasa hacia la retina, y las imágenes se ven distorsionadas. Además, el tejido fibroso que se forma a partir de la masa de los vasos sanguíneos rotos en el humor vítreo puede estirar y retraer la retina, desprendiéndola del fondo del ojo. Los vasos sanguíneos pueden también formarse en el iris y causar aumento de la presión ocular, dando severas pérdidas de la visión.
Tratamiento
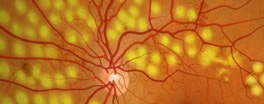
En muchos casos el tratamiento no es necesario; en otros sí.
El tratamiento más significativo consiste en usar láser para cerrar o fotocoagular los vasos sanguíneos que gotean. Con este tratamiento no se necesita una incisión y puede realizase en el consultorio. Si la retinopatía diabética se descubre pronto, la fotocoagulación con láser puede detener el daño.
Sin embargo el láser no puede usarse en todos los pacientes. En el caso de que el humor vítreo esté lleno de sangre se procede a realizar una vitrectomía, el humor vítreo lleno de sangre se extrae del ojo y se reemplaza por una solución artificial transparente.
Sin embargo, si la retinopatía diabética causa que la retina se desprenda del fondo del ojo, puede haber una pérdida grave de la visión o ceguera, a menos que se recurra inmediatamente a la cirugía para sujetar la retina.
Si existe liquido en la mácula edema macular, puede ser tratado con laser, introducción de sustancias antiangiogénicas o vitrectomía.
El éxito en el tratamiento de la retinopatía diabética no depende solamente del descubrimiento precoz, sino también de la actitud y cuidado propio del paciente.